Что такое нефрон.
 Почки состоят из мельчайших функциональных структурных образований - нефронов. Количество их очень велико. В каждой почке здорового человека содержится приблизительно от 800 тыс до 1,2 млн нефронов.Нефрон, в свою очередь, состоит из клубочка и канальцев.
Почки состоят из мельчайших функциональных структурных образований - нефронов. Количество их очень велико. В каждой почке здорового человека содержится приблизительно от 800 тыс до 1,2 млн нефронов.Нефрон, в свою очередь, состоит из клубочка и канальцев.
В основных чертах клубочек, или гломерула, имеет следующее строение. Он состоит из приносящей артериолы, по которой в него поступает кровь. Внутри клубочка приносящая артериола распадается на множество клубочковых (гломерулярных) капилляров. Капилляры на выходе из клубочка сливаются в выносящую артериолу , по которой кровь возвращается в общий кровоток. В капиллярах клубочков происходит процесс, называемый клубочковой (гломерулярной) ультрафильтрацией (или просто фильтрацией). Этот процесс заключается в переходе воды плазмы крови и растворенных в ней небольших по размерам (низкомолекулярных) веществ из просвета капилляров через их стенки в канальцы. В частности, в клубочках помимо воды легко фильтруются натрий, калий, хлор, глюкоза, аминокислоты, мочевина, креатинин и многие другие химические соединения и химические элементы. В то же время вещества крупных размеров (высокомолекулярные), например белки, растворенные в плазме крови, а также клетки крови (эритроциты, лейкоциты) практически не могут проникать через стенки клубочковых капилляров.
Лечение хронических заболеваний почек с помощью регенерации подоцитов
По сути, клубочек представляет собой крохотный сепаратор, в котором от крови отделяется жидкость, не имеющая кровяных клеток (лейкоцитов, эритроцитов) и содержащая очень немного белка.
После обработки в клубочках эта жидкость и растворенные в ней вещества поступают в канальцы. В канальцах большая часть воды и полезных для организма веществ вновь всасывается (этот процесс называется каналъцевой реабсорбцией) назад в кровь. В частности, в канальцах полностью реабсорбируются глюкоза и аминокислоты, попавший туда в незначительном количестве белок, а также большие доли от профильтровавшихся натрия, калия, кальция и других ионов. В то же время вредные или просто избыточные для организма вещества и излишек жидкости выводятся в виде мочи.
Некоторые химические соединения и химические элементы могут также переходить через стенку канальца в его просвет из окружающей почечной ткани, минуя клубочек, путем канальцевой секреции.
Клубочки, как и нефроны, очень малы по размерам. Достаточно отчетливо их можно рассмотреть только в микроскоп. Поэтому в одном отдельном нефроне фильтруется весьма незначительный объем воды. Однако, как мы уже отмечали, нефронов у здорового человека около 1,2 млн. Поэтому суммарный объем профильтровавшейся жидкости оказывается довольно большим. Так, у здоровых людей в клубочках обеих почек за сутки фильтруется 150-180 л. воды с растворенными в ней веществами. Но из этого огромного объема только 1,5-2,5 л выделяется из организма в виде мочи. Все остальное количество возвращается в кровь за счет известной уже нам канальцевой реабсорбции. Таким образом, в канальцах всасывается 98-99% от общего объема фильтрата. Определение интенсивности клубочковой фильтрации абсолютно необходимо для оценки состояния почек у больных с их заболеваниями. В настоящее время такое исследование легко выполнимо в подавляющем большинстве лечебных учреждений. Чаще всего для этого собирают мочу за строго определенное время (обычно за сутки, но иногда и за несколько часов), забирают из вены небольшое количество крови. В сыворотке крови и моче измеряют концентрации определенного вещества, которое называется эндогенным креатинином, или просто креатинином. В больницах и поликлиниках такое исследование иногда называют пробой Реберга, или пробой Реберга-Тареева). Затем по специальным формулам рассчитывается так называемый клиренс креатпинипа. Последний показывает, какой объем плазмы полностью очистился в почках от креатинина в единицу времени. Поскольку креатинин фильтруется в клубочках, но почти не секретируется и не реабсорбируется в канальцах, то клиренс креатинина примерно равен величине скорости клубочковой фильтрации (СКФ).
В настоящее время разработаны и продолжают совершенствоваться методы определения СКФ по уровню сывороточного креатинина, основанные только на получении одной пробы крови из вены без сбора мочи.
Условно СКФ показывает, какой объем жидкости с растворенными в ней веществами переходит из просвета клубочковых капилляров в канальцы в единицу времени. СКФ обычно выражают в миллилитрах в минуту (мл/мин). Нормальные значения СКФ у здоровых взрослых людей, измеренные по клиренсу эндогенного креатинина, составляют от 65 до 150 мл/мин (в среднем около 100 мл/мин). Они зависят от ряда условий (например характера питания, возраста пациента) и некоторых особенностей проведения пробы, которые могут немного различаться в разных лечебных учреждениях. СКФ, равная, например, 100 мл/мин, означает, что из клубочков всех нефронов в канальцы поступает за одну минуту 100 мл. воды с содержащимися в ней веществами. Следует иметь в виду, что очень часто в практике медицинские работники не совсем верно называют СКФ клубочковой фильтрацией или даже попросту фильтрацией.
Излечение Хронической Почечной Недостаточности без гемодиализа и перитонеального диализа
Как и многие другие органы, почки довольно часто подвергаются разным заболеваниям. Можно сказать, что большинство болезней почек - это болезни нефронов. Вначале нефроны повреждаются частично. При этом нередко страдают стенки капилляров клубочков. Они становятся более проницаемыми. При этом в мочу могут попадать кровь (эритроциты) и белок. Если заболевание прогрессирует, то часть нефронов погибает полностью. Когда количество погибших нефронов достигает 60-70%, возникает хроническая почечная недостаточность.
Клетки, составляющие почечную ткань, обладают очень высокой способностью к регенерации. Поэтому пострадавший нефрон может восстановиться хотя бы частично. Однако число нефронов, имеющееся у каждого из нас, строго индивидуально и определяется наследственностью. К сожалению, полностью погибшие нефроны не восстанавливаются. (Сколько нефронов есть от рождения - столько и есть. Новые не вырастут!)






где образуется первичная моча и вторичная?
где образуется первичная моча и вторичная?
Первичная - в капсулах нефрона засчет фильтрационного давления. Вторичная - в извилистом канальце второго порядка.
Энергетические вещества тканей почки
Энергетические вещества тканей почки
ПОЧКИ - важнейшие парные органы выделения позвоночных животных и человека, участвующие в водно-солевом гомеостазе, т. е. в поддержании постоянства концентрации осмотически активных веществ в жидкостях внутренней среды, постоянства объёма этих жидкостоей, их ионного состава и кистлотно-щелочного равновесия. Через почки выводятся из организма конечные продукты азотистого обмена, чужеродные и токсические соединения, избыток органических и неорганических веществ. Почки участвуют в метаболизме углеводов и белков, в образовании биологически активных веществ, регулирующих уровень артериального давления, скорость секреции альдостерона надочечниками и скорость образования эритроцитов. 1.1. Анатомо-морфологическая характеристика тканей почки Строение почек. У человека почки - парные бобовидные органы, расположенные на задней брюшной стенке по обеим сторонам позвоночника обычно на уровне 12-го грудного - 3-го поясничного позвонков. Одна почка расположена выше другой приблизительно на 2-3 см. Известны аномалии развития, когда имеется 1 или 3 почки. У взрослого человека каждая почка весит 120-200 г, её длина 10-12 см, ширина 5-6 см, толщина 3-4 см. Передняя поверхность почки покрыта брюшиной, но сама почка находится вне брюшинной полости. Почки окружены фасцией, под которой находится жировая капсула; непосредственно паренхима почек окружена фиброзной капсулой. Почка имеет гладкий выпуклый наружний край и вогнутый внутренний край, в центре его находятся ворота почки, через которые открывается доступ в почечную пазуху с почечной лоханкой, ворнкообразный резервуар, образованный в почке путём слияния больших почечных чашечек, продолжающийся в мочеточник. В этом же месте в почку входят артерия и нервы; выходят вена и лимфатические сосуды. Отличительная особенность почек млекопитающих - ясно выраженное деление на 2 зоны - внешнюю (корковую) красно-коричневого цвета и внутреннюю (мозговую), имеющую лилово-крачный цвет. Мозговое вещество почек образует 8- 18 пирамид; над пирамидами и между ними лежат слои коркового вещества - почечные (бертиниевы) столбы. Каждая пирамида имеет широкое основание, примыкающее к корковому веществу, и закруглённую и более узкую верхушку - почечный сосочек, обращённый в малую почечную чашечку. Последние открываются в большие почечные чашечки, из них моча поступет в почечную лоханку и далее в мочеточник. В обеих почках человека около 2 млн. нефронов. Нефрон - это основная морфо-функциональная единица почек(рис.1)Каждый нефрон состоит из частей, имеющих характерное название и выполняющих различные функции. Начальная часть нефрона (боуменова капсула), чашеобразный слепой конец мочевого канальца, окружающий сосудистый клубочек из, приблизительно 50 артериальных капилляров (клубочек Шумлянского), образуя вместе с ним мальпигиево, или почечное, тельце (общее количество которых достигает 4 млн.). Стенка боуменовой капсулы состоит из внутреннего и наружного листков, между которыми находится щель - полость боуменовой капсулы, выстланная плоским эпителием. Внутренний листок прилегает к клубочку, наружний продолжается в проксимальный извитой мочевой каналец, переходящий в прямую часть проксимального канальца. За ним следует тонкий нисходящий участок петли Генле, спускающийся в мозговое вещество почек, где он, изгибаясь на 180 градусов, переходит в тонкий восходящий, а затем толстый восходящий каналец петли Генле, возвращающийся к клубочку. Восходящая часть петли переходит в дистальный (вставочный) отдел нефрона; он соединяется связующим отделом с расположенными в коре почек собирательными трубками. Они проходят корковое и мозговое вещество почек и, сливаясь вместе, образуют в сосочке беллиниевы протоки, открывающиеся в почечную лоханку. В почках млекопитающих и человека имеется несколько типов нефронов, различающихся по месту расположения клубочков в коре почек и по фукнкции канальцев: субкортикальные, интеркортикальные и юкстамедуллярные. Клубочки субкортикальных нефронов находятся в поверхностной зоне коры почек, юкстамедуллярные - у границы коркового и мозгового вещества почек. Юкстамедуллярные нефроны имеют длинную петлю Генле, спускающуюся в почечный сосокчек и обеспечивающуювысокий уровень осмотического концентрирования мочи. Для почек характерно строгое зональное распределение различных типов канальцев. В коре почек находятся все клубочки, проксимальные и дистальные извитые канальцы, корковые отделы собирательных трубок. В мозговом веществе располагаются петли Генле и собирательные трубки. От расположения отдельных элементов нефрона зависит эффективность осморегулирующих функций почек. Клетки каждого отдела канальцев отличаются по строению. Для кубического эпителия проксимального извитого канальца характерны многочисленный микроворсинки (щёточная каёмка) на поверхности, обращённой в просвет нефрона. На базальной поверхности клеточная оболочка образует узкие складки, междй которыми рсположены многочисленные митохондрии. В клетках прямого участка проксимального канальца менее выражены щёточная каёмка и складчатость базальной мембраны, мало митохондрий. Тонкий отдел петли Генле меньшего диаметра, выстлан плоскими клетками с малочисленными митохондриями. Характерная особенность эпителия дистального сегмента нефрона (толстый восходящий отдел петли Генле и дистальный извитой каналец со связующим отделом) - малое число микроворсинок на поверхности канальца, обращённой в просвет нефрона, ярко выраженная складчатость базальной плазматической мембраны и многочисленные крупные митохондрии с большим числом крист. В начальных отделах собирательных трубок чередуются светлые и тёмные клетки (в последних больше митохондрий). Беллиниевы трубки образованы высокими клетками с немногочисленными митохондриями. Кровь в почки поступает из брюшной аорты по почечной артерии, распадающейся в ткани почек на междолевые, дуговые, междольковые артерии, от которых берут начало афферентные (приносящие) артериолы клубочков. В них артериола распадается на капилляры, затем они вноыь соединяются, образуя эфферентую (выносящую) артериолу. Афферентная артериола почти в 2 раза толще эфферентной, что способствует клубочковой фильтрации. Эфферентная артериола вновь распадается на капилляры, оплетающие канальца того же самого нефрона. Венозная кровь поступает в междольковые, дуговые и междолевые вены; они образуют почечную вену, впадающую в нижнюю полую вену. Кровоснабжение мозгового вещества почек обеспечивается прямыми артериолами. Почки иннервируют симпатичексие нейроны трёх нижних грудных и двух верхних поясничных сегментов спинного мозга; парасимпатические волокна идут к почкам от блуждающего нерва. Чувствительная иннервация почек в составе чревных нервов достигает нижних грудных и верхних поясничных узлов. Функции почек.Основные функции почек (экскреторная, осморегулирующая, ионорегулирующая и др.) обеспечиваются процессами, лежащими в основе мочебразования: ультрафильтрацией жидкости и растворённых веществ из крови в клкубочках, обратным всасыванием частиц этих вешеств в кровь и секрецией некоторых веществ из крови в просвет канальца. В процессе эволюции почек фильтрационно-реабсорбционный механизм мочеобразования всё более преобладает над секреторным. Регуляция большинства выделения ионов у наземных позвоночных основана на изменении уровня реабсорбции ионов. Характерная особенность эволюции почек - увеличение объёма клубочковой фильтрации, которая у млекопитающих в 10-100 раз выше, чем у рыб и земноводных; резко возрастает интенсивность реабсорбции веществ клетками канальцев, т. к. отношение массы почек к массе тела почти одинаково у этих животных. Повышается функция почек по поддержанию стабильности состава веществ, растворённых в сыворотке крови. Развитие осморегулирующей функции почек тесно связано с типом азотистого обмена. У млекопитающих конечный продукт азотистого обмена - мочевина, осмотически высокоактивное вещество, для выведения которого необходимо значительное количество воды или способность осмотически концентрировать мочу. У человека в условиях покоя около 1/4 крови, выбрасываемой в аорту левым желудочком сердца, поступает в почечные артерии. Кровоток в почках мужчин составляет 1300 мл/мин, у женщин несколько меньше. При этом в клубочках из полости капилляров в просвет боуменовой капсулы происходит ультрафильтрация плазмы крови, обеспечивающая образование так назывемой первичной мочи, в которой практически нет белка. В просвет канальцев поступает около 120 мл жидкости в 1 минуту. Однако в обычных условиях около 119 мл фильтрата поступает обратно в кровь и лишь 1 мл в виде конечной мочи выводится из организма. Процесс ультрафильтрации жидкости обусловлен тем, что гидростатическре давление крови в капиллярах клубочка выше суммы коллоидноосмотического давления белков плазмы крови и внутрипочечного тканевого давления. Размер частиц, фильтруемых из крови, определяется величиной пор в фильтрующей мембране, что, по-видимому, зависит от диаметра пор центрального слоя базальной мембраны клубочка. В большинстве случаев радиус пор меньше 28 A, поэтому электролиты, низкомолекулярные неэлектролиты и вода свободно проникают в просвет нефрона, белки же практически не проходят в ультрафильтрат. Функциональное значение отдельных почечных канальцев в процессе мочеобразования неодинаково. Клетки проксимального сегмента нефрона всасывают (реабсорбируют) попавшие в фильтрат глюкозу, аминокислоты, витамины, большую часть электролитов. Стенка этого канальца всегда проницаема для воды; объём жидкости к концу проксимального канальца уменьшается на 2/3, но осмотическая концентрация жидкости остаётся той же, что и плазмы крови. Клетки проксимального канальца способны к секреции, т.е. выделению некоторых органических кислот (пенициллин, кардиотраст, парааминогиппуровая кислота, флуоресцеин и др.) и органических оснований (холин, гуанидин и др.) из околоканальцевой жидкости в просвет канальца. Клетки дистального сегмента нефрона и собирательных трубок участвуют в реабсорбции электролитов против значительного электрохимического градиента; некоторые вещества (калий, аммиак, ионы водорода) могут секретироваться в просвет нефрона. Проницаемость стенок дистального извитого канальца и собирательных трубок для воды увеличивается под влиянием антидиуретического гормона - вазопрессина, выделяемого задней долей гипофиза, вследствие чего происходит всасывание воды по осмотическому градиенту. Осморегулирующая функция почек обеспечивает постоянство концентрации осмотически активных веществ в крови при различном водном режиме. При избыточном поступлении воды в организм выделяется гипотоническая моча, в условиях воды образуется осмотически концентрированная моча. Механизм осмотического разведения и концентрирования мочи был открыт в 50-60х гг. 20 века. В почках млекопитающих канальцы и сосуды мозгового вещества образуют противоточно-поворотную множительную систему. В мозговом веществе почек параллельно друг другу проходят нисходящие и восходящие отделы петель Генле, прямые сосуды, собирательные трубки. В результате активного транспорта натрия клетками восходящего отдела петли Генле соли натрия накапливаются в мозговом веществе почек и вместе с мочевиной удерживаются в этой зоне почек. При движении крови вниз, вглубь мозгового вещества, мочевина и соли натрия поступают в сосуды, а при обратном движении, к корковому веществу, выходят из них, удерживаясь в ткани (принцип противотока). При действии вазопрессина высокая осмотическая концентрация характерна для всех жидкостей (кровь, межклеточная и канальцевая жидкость) на каждом уровне мозгового вещества почек, исключая содержимое восходящих отделов петель Генле. Стенки этих канальцев относительно водонепроницаемы, а клетки активно реабсорбируют соли натрия в окружающую межклеточную ткань, вследствие чего осмотическая концентрация уменьшается. При отстутсвии вазопрессина стенка собирательных трубок водонепроницаема; при действии этого гормона она становится водопроницаемой и вода всасывается из просвета по осмотическому градиенту в окружающую ткань. В почке человека моча может быть в 4-5 раз осмотически концентрированнее крови. У некоторых обитающих в пустынях грызунов, имеющих особенно разитое внутреннее мозговое вещество почек, моча может в 18 раз превосходить по осмотическому давлению кровь. Изучены молекулярные механизмы абсорбции и секреции веществ клетками почечных канальцев. При реабсорбции натрий пассивно поступает по электрохимическому градиенту внутрь клетки, движется по ней к области базальной плазматической мембраны и с помощью находящихся в ней "натриевых насосов" (Na/K ионнообменный насос, электрогенный Na насос и др.) выбрасывается во внеклеточную жидкость. Каждый из этих насосов угнетается специфическими ингибиторами. Применение в клинике мочегонных средств, используемых, в частности, при лечении отёков, основано на том, что они вляют на различные элементы системы реабсорции Na, K, в отличие от Na, клетка нефрона может не только реабсорбировать, но и секретировать. При секреции K из межклеточной жидкости поступает в клетку через базальную плазматическую мембрану за счёт работы Na/K насоса, а выделяется он в просвет нефрона через апикальную клеточную мембрану пассивно. Это обусловлено увеличением калиевой проницаемости мембран и высокой внутриклеточной концентрацией K. Реабсорбция различных веществ регулируется нервными и гормональными факторами. Всасывание воды возрастает под влиянием вазопрессина, реабсорбция Na увеличивается альдостероном и уменьшается натрийуретическим фактором, всасывание Ca и фосфатов изменяется под влиянием паратиреоидного гормона, тирокальциотинина и др. Молекулярные механизмы регуляции переноса различных веществ клеткой нефрона неодинаковы. Так, ряд гормонов (например, вазопрессин) стимулирует внутриклеточное образование из АТФ циклической формы АМФ, которая воспроизводит эффект гормона. Другие же гормоны (например, альдостерон) воздействуют на генетический аппарат клетки, вследствие чего в рибосомах усиливается синтез белков, обеспечивающих изменение переноса веществ через клетку канальца. Важное значение имеет почка как инкреторный (внутрисекреторный) орган. В клетках её юкстагломерулярного аппарата, расположенного в области сосудистого полюса клубочка между приносящей и выносящей артериолами, происходит образование ренина, а возможно и эритропоэтина. Секреция ренина возрастает при уменьшении почечного артериального давления и снижении содержания Na в организме. В почках вырабатывается как эритропоэтин, так и, по-видимому, вещество, угнетающее образование эритроцитов; эти вещества участвуют в регуляции эритроцитарного состава крови. Установлено, что в почке синтезируются простагландины, вещества, меняющие чувствительность почечной клетки к некоторым гормонам (например, вазопрессину) и снижающее кровяное давление. 2. Энергетические вещества тканей почки. Участие почки в гомеостазе белков, липидов и углеводов ранее недооценивали. Это участие не ограничено способностью к реабсорбции данных соединений или экскреции их избытка. В почке происходит образование и разрушение различных пептидных гормонов, циркулирующих в крови, образование глюкозы (глюконеогенез), превращение аминокислот, например глицина в серин, необходимый для синтеза фосфатидилсерина, который участвует в образовании и обмене плазматических мембран в различных органах Энергетические вещества тканей почки универсальны для всех тканей организма и представлены белками, углеводами (глюкоза, гликоген и др.), липидами и основными интермедиатами и продуктами их метаболизма (лактат, пируват (рис.2) и др.). 1.3. Тканевая особенность включения энергетических веществ в биоэнергетику Сложные физиологические процессы в почечной ткани протекают с постоянным потреблением большого количества энергии, выделяемой при метаболических реакциях. Не менее 8-10% всего поглощаемого в покое кислорода используется на окислительные процессы в почках. Потребление энергии на единицу массы в почках больше, чем в любом другом органе. В корковом веществе почки ярко выражен аэробный тип обмена веществ. В мозговом веществе преобладают анаэробные процессы. Почка относится к органам, наиболее богатым ферментами. Большинство этих ферментов встречается и в других органах. Так, ЛДГ, АсАТ, АлАТ, глутаматдегидрогеназа широко представлены как в почках, так и в других тканях. Вместе с тем имеются ферменты, которые в значительной степени специфичны для почечной ткани. К таким ферментам прежде всего относится глицин-амидинотроансфераза (трансамидиназа). Данный фермент содержится в тканях почек и поджелудочной железы и практически отсутствует в других тканях. Глицин-амидинотрансфераза осуществляет перенос амидиновой группы с L-аргинина на глицин с образованием L-орнитина и гликоциамина: L-аргинин + Глицин L-орнитин + Гликоциамин. Эта реакция является начальным этапом синтеза креатина. Глицин- амидинотрансфераза была открыта еще в 1941 г., но только в 1965 г. У. Хорнер и соавт., а затем С.Р. Мардашев и А.А. Карелин (1967) впервые отметили диагностическую ценность определения фермента в сыворотке крови при заболевании почек. Появление данного фермента в крови может быть связано либо с поражением почек, либо с начинающимся или развившимся некрозом поджелудочной железы. Наивысшая активность глицин-амидинотрансферазы в сыворотке крови наблюдается при хроническом пиелонефрите в фазе нарушения азотовыделительной функции почек, а далее в убывающем порядке следуют хронический нефрит с гипертензионным и отечно-гипертензионным синдромами и умеренным нарушением азотовыделительной способности, хронический нефрит с изолированным мочевым синдромом без нарушения азотовыделительной функции, остаточные явления острого диффузного гломерулонефрита. Ткань почек относится к типу тканей с высокой активностью изоферментов ЛДГ1 и ЛДГ2. При изучении тканевых гомогенатов различных слоев почек обнаруживается четкая дифференциация изоферментных спектров ЛДГ. В корковом веществе преобладает активность ЛДГ1 и ЛДГ2, а в мозговом - ЛДГ5 и ЛДГ4. При острой почечной недостаточности в сыворотке крови повышается активность анодных изоферментов ЛДГ, т. е. изоферментов с высокой электрофоретической подвижностью (ЛДГ1 и ЛДГ2) . Определённый интерес представляет также исследование изоферментов аланинаминопептидазы (ААП). Известны 5 изоферментов ААП. В отличие от изоферментов ЛГД изоферменты ААП определяются в различных органах не в виде полного спектра (5 изоферментов), а чаще как один изофермент. Так, изофермент ААП1 представлен главным образом в ткани печени, ААП2 – в поджелудочной железе, ААП3 – в почках, ААП4 и ААП5 – в различных отделах стенки кишки. При повреждении ткани почек изофермент ААП3 обнаруживается в крови и моче, что является специфическим признаком поражения почечной ткани. Через фильтрующую мембрану клубочка практически не проходят альбумины и глобулины, но свободно фильтруются пептиды. Тем самым в канальцы непрестанно поступают гормоны, изменённые белки. Их расщепление имеет двоякое физиологическое значение – организм освобождается от физиологически активных веществ, что улучшает точность регуляции, а в кровь возвращаются аминокислоты, используемые для последующих синтезов. Имеющиеся данные указывают на возможность извлечения некоторых белков и полипептидов клетками нефрона из околоканальцевой жидкости и их последующего разрушения. Таким образом, почка играет важную роль в расщеплении низкомолекулярных и изменённых (в том числе денатурированных) белков. Это объясняет значение почки в восстановлении фонда аминокислот для клеток органов и тканей, в быстром устранении из крови физиологически активных веществ и сохранении для организма их компонентов. Почка не только потребляет глюкозу в процессе обмена, но и обладает способностью к значительной её продукции. В обычных условиях скорости двух последних процессов равны. Использование глюкозы для выработки энергии в почке составляет около 13% общего потребления кислорода почкой. Глюконеогенез происходит в коре почки, а наибольшая активность гликолиза характерна для мозгового вещества почки. Почка обладает весьма активной системой образования глюкозы, её интенсивность на 1 г массы почки больше, чем в печени. При длительном голодании в почках образуется половина общего количества глюкозы, поступающей в кровь. Для этого используются органические кислоты, которые превращаются в глюкозу, являющуюся нейтральным веществом, что способствует одновременно регуляции pH крови. При алкалозе, напротив, снижен уровень глюконеогенеза из кислых субстратов. Зависимость скорости и характера глюконеогенеза от велечины pH является особенностью углеводного обмена почки по сравнению с печенью. Превращение различных субстратов в глюкозу, поступающую в общий кровоток и доступную для утилизации в различных органах и тканях, свидетельствует о том, что почки присуща важная функция, связанная с участием в энергетическом балансе организма. Почка оказалась основным органом окислительного катаболизма инозитола. В ней миоинозитол окисляется в ксилулозу и затем через ряд стадий в глюкозу. В тканях почки синтезируется фосфатидилинозитол, являющийся необходимым компонентом плазматических мембран. Синтез глюкуроновой кислоты имеет большое значение для образования гликозаминогликанов, содержание которых высоко в межклеточной ткани внутреннего мозгового вещества почки и столь существенно для процесса осмотического разведения и концентрирования мочи. Участие в обмене липидов связано с тем, что свободные жирные кислоты извлекаются почкой из крови и их окисление обеспечивает в значительной степени работу почки. Так как свободные жирные кислоты связаны в плазме с альбумином, то они не фильтруются, а их поступление в клетки нефрона происходит со стороны межклеточной жидкости. Эти соединения окисляются в большей степени в коре почки, чем в её мозговом веществе. В почке образуются триацилглицерины. Свободные жирные кислоты быстро включаются в фосфолипиды почки, играющие важную роль в выполнении различных транспортных процессов. Роль почки в липидном обмене состоит в том, что в её ткани свободные жирные кислоты включаются в состав триацилглицеринов и фосфолипидов и в виде этих соединений поступают в циркуляцию. 2.Экспериментальная часть. 2.1. Методы и материал исследования. Исследования тканей почки проводились на половозрелых 7 месячных белых крысах генетической линии Вистар женского пола(2шт.) и мужского (1 шт.) (табл.1). Табл.1 Материал исследования |№ п/п |Масса животного, г |Масса почки, г | |1 |234,0 (9,8 |1,05(0,08 | |2 |249,7(9,8 |0,76(0,08 | |3 |214,9(9,8 |0,70(0,08 | |Среднее значение |232,9 |0,84 | Метод 1. Определение глюкозы. Глюкоза определялась редуктометрическим феррицианидным методом. Принцип метода состоит в следующем: белки ткани осаждаются гидроксидом кадмия. Глюкоза, содержащаяся в безбелковом фильтрате, окисляется в щелочной среде феррицианидом калия (красная кровяная соль), избыток которого определяется иодометрически. Образовавшийся ферроцианид калия связывается сернокислым цинком, который входит в состав “тройного раствора”[6]. Метод 2. Определение гликогена. Стадия 1. Выделение гликогена. Принцип метода заключается в следующем: ткань подвергается десмолизу в 30%-м гидроксиде калия (заменять на гидроксид натрия нельзя, так как при этом образуются плохо растворимые в спирте натриевые мыла и сода – это затрудняет последующую очистку осадка гликогена). Из десмолизата гликоген осаждается спиртом. Стадия 2. Осаждённый гликоген подвергается гидролизу, и образовавшаяся глюкоза определяется редуктометрическим феррицианидным методом (метод 1) [6]. Метод 3. Совместное определение пирувата и лактата. Стадия 1. Построение калибровочного графика для определения пирувата. Составляется ряд стандартных растворов пирувата (включая контроль – С=0). Строится график зависимости оптической плотности растворов от концентрации пирувата в растворах. Стадия 2. Построение калибровочного графика для определения лактата. Составляется ряд стандартных растворов лактата (включая контроль – С=0). Строится график зависимости оптической плотности растворов от концентрации лактата в растворах. Стадия 3. Определение количества пирувата в тканях почки колориметрическим методом с 2,4-динитрофенилгидразином (по Умбрайту). Принцип метода состоит в том, что пируват взаимодействует в кислой среде с 2,4-динитрофенилгидразином. Образующийся в результате реакции 2,4- динитрофенилгидразид пировиноградной кислоты в отличие от гидразидов других кетокислот хорошо растворим в толуоле, при помощи которого его экстрагируют из реакционной смеси и создают щелочную среду, в которой он приобретает коричнево-красную окраску. Определение проводят колориметрически. Стадия 4. Определение количества лактата в тканях почки методом с использованием п-оксидифенила (по Баркеру и Саммерсону). Принцип метода. Молочная кислота кипячением с конц. серной кислотой превращается в ацетальдегид, который при конденсации с п-оксидифенилом образует 1,1-ди- (оксидифенил)-этан. Этот продукт конденсации в растворе серной кислоты окисляется в продукт фиолетового цвета. Серная кислота действует здесь как конденсирующий агент и окислитель. Интенсивность окраски пропорциональна количеству ацетальдегида, а, следовательно, и количеству лактата. Метод позволяет определять лактат в количествах от 0,03 до 0,2 мкмоль (2,7 – 18,0 мкг) в пробе. 2.2. Результаты и их обсуждение При проведении эксперимента были получены следующие результаты (табл.2): Табл.2 Содержание метаболитов в тканях почки в мг%. |Метаболит |Содержание метаболита | | |экспериментальное |литературное | |глюкоза |27,9(1,6 |54(6 [7] | |гликоген |48,1(2,2 |50,4(3,5 [8] | |лактат |35,95 |32,4(1,8 [9] | |пируват |1,93(0,19 |2,64(0,1 [10] | Приведём калибровочные графики для определения содержания пирувата и лактата: В источнике [7] содержание глюкозы в тканях почки определялось о- толуидиновым методом, сущность которого заключается в ферментативном окислении глюкозы до глюконовой кислоты с образованием перекиси водорода, которая затем определялась с помощью о-толуидина. Этот метод более специфичен для определения глюкозы чем феррицианидный, так как исключает практически все побочные процессы. В источнике [8] для определения гликогена ткани почек для исследования брали прижизненно под местной новокаиновой анестезией. Количество общего гликогена определяли по методу Пфлюгера. Количество истинной глюкозы определяли по методу Нельсона. Эти методы более специфичны. Этим можно объяснить расхождение в результатах по гликогену. В источнике [10] в основу определения пирувата положен ферментативный метод. Он основан на непрямом определении количества оксалоацетата, синтезируемого в ходе ферментативной реакции из пирувата и двуокиси углерода по окислению НАДН в присутствии избытка малатдегидрогеназы. Убыль НАДН регистрировали спектрофотометрически. Этим можно объяснить расхождение в результатах по пирувату, так как метод более специфичен. Вид калибровочного графика позволяет говорить о систематической ошибке, однако, расхождение в литературных и экспериментальных данных невелико. В источнике [9] в основу определения содержания лактата положен метод Хохорста. Принцип метода. В присутствие лактатдегидрогеназы лактат переходит в пируват, причём связывание образуется в ходе реакции пирувата с гидразин-глициновым буфером, что способствует полному окислению лактата. Образовавшееся количество НАДН эквимолярно количеству окисленного лактата. Регистрацию проводили спектрофотометрически. Выводы В ходе экспериментальной работы были получены результаты, которые были сопоставлены с литературными данными. К сожалению, не удалось найти статьи, в которой был бы использован феррицианидный метод (во всех работах использовались разнообразные ферментативные методы), а также не во всех работах использовались крысы – линии Вистар (в источнике [7] опыты проводились на беспородных крысах обоих полов). Поэтому, литературные данные могут быть не достаточно точными по отношению к данной линии. Однако, результаты, полученные в опытах, в основном совпали с литературными данными, кроме глюкозы. По-видимому в опыте с определением глюкозы в почке была допущена грубейшая ошибка. Но результаты можно считать, на мой взгляд, приемлемыми. Список использованной литературы: 1. Берёзов Т.Т., Коровкин Б.Ф., Биологическая химия – М., Медицина, 1998 г. 2. Физиология человека /Под ред. Смирнова В.М./ – М., Медицина,2001 г. 3. Общий курс физиологии человека и животных /Под ред. Ноздрачёва А.Д./ – М., Высшая школа, 1991 г. 4. Страйер Л., Биохимия, – М., Мир, 1984 г. 5. Биохимия человека, Марри Р., Греннер Д., Мейес П., Родуэлл В., – М., Мир, 1993 г. 6. Пандакова В.Н., Цупило И.А., Лабораторный практикум по обмену веществ, – Донецк, ДонГУ, 1990 г. 7. Украинский биохимический журнал, 1986 г., т. 58, №6, “Гликолиз в почках крыс в ранний период после ишемии и при введении ингибиторов кальмодуллина – АМФ и НАД ”, И.З.Тамарина, Г.В. Лысцова, В.И. Чумаков. 8. Бюллетень экспериментальной биологии и медицины, 1979 г., т. 87, №6; “Измерение активности ключевых ферментов глюконеогенеза в печени и почках крыс при действии субэкстремальных и экстремальных факторов”, Панин Е. 9. Пируват и лактат в животном организме /под ред. Островского/ – Минск, 1984 г. 10. Биохимия, т. 35, вып. 1, 1970 г., “Глюконеогенез и гликолиз в почках крыс нормальных и с аллоксановым диабетом”, В.С. Ильин, М.Д. Балябина. 11. Большая Советская Энциклопедия, том 1, 3, 4, 15, 20, 21, М., 1975 12. Физиология почки, под ред. Ю.В. Наточина, Л., 1972 13. Основы нефрологии, под ред. Е.М. Тареева, М., 1972ПОЧКИ И ИХ ФУНКЦИИ Методы
ПОЧКИ И ИХ ФУНКЦИИ
Методы изучения функций почек
Для исследования деятельности почек у человека и животных применяют различные методы, с помощью которых определяют объем и состав выделяющейся мочи, оцениваются характер работы клеток почечных канальцев, изменения в составе крови, оттекающей от почки. Важную роль в изучении функции почки сыграли методы ее исследования у животных в естественных условиях. И. П. Павлов разработал метод наложения фистулы мочевого пузыря. Л. А. Орбели предложил способ раздельного выведения на кожу живота мочеточников каждой почки, что позволило изучать на одном животном регуляцию функции почек, одна из которых была денервирована, а вторая служила контролем.
Современные представления о функции почки во многом основаны на данных применения методов микропункции и микроперфузии отдельных почечных канальцев. Впервые извлечение жидкости микропипеткой из почечной капсулы осуществил А. Ричарде в Пенсильванском университете. В настоящее время с помощью методов микропункции, микроперфузии, микроэлектродной техники исследуют роль каждого из отделов нефрона в мочеобразовании. Применение микроэлектродов и ультрамикроанализа жидкости, извлеченной микропипеткой, позволяет изучать механизм транспорта веществ через мембраны клеток канальцев.
При исследовании функции почек человека и животных используют метод очищения (клиренса): сопоставление концентрации определенных веществ в крови и моче позволяет рассчитать величины основных процессов, лежащих в основе мочеобразования. Этот метод получил широкое применение в клинике. Для изучения роли почки в синтезе новых соединений сопоставляют состав крови почечной артерии и вены. Исследование метаболизма отдельных участков почечных канальцев, полученных с помощью метода микродиссекции, использование тканевых культур, методов электронной цитохимии, биохимии, иммунохимии, молекулярной биологии и электрофизиологии дает возможность понять механизм работы клеток почечных клубочков и канальцев, их роль в выполнении различных функций почки.
Нефрон и его кровоснабжение
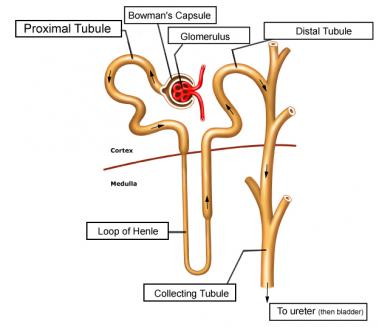
Строение нефрона. В каждой почке у человека содержится около 1 млн функциональных единиц — нефронов, в которых происходит образование мочи (рис. 12.2). Каждый нефрон начинается почечным, или мальпигиевым, тельцем — двустенной капсулой клубочка (капсула Шумлянского—Боумена), внутри которой находится клубочек капилляров. Внутренняя поверхность капсулы выстлана эпителиальными клетками; образующаяся полость между висцеральным и париетальным листками капсулы переходит в просвет проксимального извитого канальца. Особенностью клеток этого канальца является наличие щеточной каемки — большого количества микроворсинок, обращенных в просвет канальца. Следующий отдел нефрона — тонкая нисходящая часть петли нефрона (петли Генле). Ее стенка образована низкими, плоскими эпителиальными клетками. Нисходящая часть петли может опускаться глубоко в мозговое вещество, где каналец изгибается на 180°, и поворачивает в сторону коркового вещества почки, образуя восходящую часть петли нефрона. Она может включать тонкую и всегда имеет толстую восходящую часть, которая поднимается до уровня клубочка своего же нефрона, где начинается дистальный извитой каналец. Этот отдел канальца обязательно прикасается к клубочку между приносящей и выносящей артериолами в области плотного пятна (см. рис. 12.2). Клетки толстого восходящего отдела петли Генле и дистального извитого канальца лишены щеточной каемки, в них много митохондрий и увеличена поверхность базальной плазматической мембраны за счет складчатости. Конечный отдел нефрона — короткий связующий каналец, впадает в собирательную трубку1. Начинаясь в корковом веществе почки, собирательные трубки проходят через мозговое вещество и открываются в полость почечной лоханки. Диаметр капсулы клубочка около 0,2 мм, общая длина канальцев одного нефрона достигает 35—50 мм. Исходя из особенностей структуры и функции почечных канальцев, различают следующие сегменты нефрона: 1) проксимальный, в состав которого входят извитая и прямая части проксимального канальца; 2) тонкий отдел петли нефрона, включающий нисходящую и тонкую восходящую части петли; 3) дистальный сегмент, образованный толстым восходящим отделом петли нефрона, дистальным извитым канальцем и связующим отделом. Канальцы нефрона соединены с собирательными трубками: в процессе эмбриогенеза они развиваются самостоятельно, но в сформировавшейся почке собирательные трубки функционально близки дистальному сегменту нефрона.
В почке функционирует несколько типов нефронов: суперфициальные (поверхностные), интракортикальные и юкстамедуллярные (см. рис. 12.2). Различие между ними заключается в локализации в почке, величине клубочков (юкстамедуллярные крупнее суперфициальных), глубине расположения клубочков и проксимальных канальцев в корковом веществе почки (клубочки юкстамедуллярных нефронов лежат у границы коркового и мозгового вещества) и в длине отдельных участков нефрона, особенно петель нефрона. Суперфициальные нефроны имеют короткие петли, юкстамедуллярные, напротив, длинные, спускающиеся во внутреннее мозговое вещество почки. Характерна строгая зональность распределения канальцев внутри почки
Большое функциональное значение имеет зона ночки, в которой расположен каналец, независимо от того, находится ли он в корковом или мозговом веществе. В корковом веществе находятся почечные клубочки, проксимальные и дистальные отделы канальцев, связующие отделы. В наружной полоске наружного мозгового вещества находятся нисходящие и толстые восходящие отделы петель нефронов, собирательные трубки; во внутреннем мозговом веществе располагаются тонкие отделы петель нефронов и собирательные трубки. Расположение каждой из частей нефрона в почке чрезвычайно важно и определяет форму участия тех или иных нефронов в деятельности почки, в частности в осмотическом концентрировании мочи.
Кровоснабжение почки. В обычных условиях через обе почки, масса которых составляет лишь около 0,43 % от массы тела здорового человека, проходит от 1/5 до 1/44 крови, поступающей из сердца в аорту. Кровоток по корковому веществу почки достигает 4—5 мл/мин на 1 г ткани; это наиболее высокий уровень органного кровотока. Особенность почечного кровотока состоит в том, что в условиях изменения системного артериального давления в широких пределах (от 90 до 190 мм рт. ст.) он остается постоянным. Это обусловлено специальной системой саморегуляции кровообращения в почке.
Короткие почечные артерии отходят от брюшного отдела аорты, разветвляются в почке на все более мелкие сосуды, и одна приносящая (афферентная) артериола входит в клубочек. Здесь она распадается на капиллярные петли, которые, сливаясь, образуют выносящую (эфферентную) артериолу, по которой кровь оттекает от клубочка. Диаметр эфферентной артериолы уже, чем афферентной. Вскоре после отхождения от клубочка эфферентная артериола вновь распадается на капилляры, образуя густую сеть вокруг проксимальных и дистальных извитых канальцев. Таким образом, большая часть крови в почке дважды проходит через капилляры — вначале в клубочке, затем у канальцев. Отличие кровоснабжения юкстамедуллярного нефрона заключается в том, что эфферентная артериола не распадается на околоканальцевую капиллярную сеть, а образует прямые сосуды, спускающиеся в мозговое вещество почки. Эти сосуды обеспечивают кровоснабжение мозгового вещества почки; кровь из околоканальцевых капилляров и прямых сосудов оттекает в венозную систему и по почечной вене поступает в нижнюю полую вену.
Юкстагломерулярный аппарат (рис. 12.3). Морфологически образует подобие треугольника, две стороны которого представлены подходящими к клубочку афферентной и эфферентной артериолами, а основание — клетками плотного пятна (mucula densa) дистального канальца. Внутренняя поверхность афферентной артериолы выстлана эндотелием, а мышечный слой вблизи клубочка замещен крупными эпителиальными клетками, содержащими секреторные гранулы. Клетки плотного пятна тесно соприкасаются с юкстагломерулярным веществом, состоящим из ячеистой сети с мелкими клетками и переходящим в клубочек, где расположена мезангиальная ткань. Юкстагломерулярный аппарат участвует в секреции ренина и ряда других биологически активных веществ.
Биология для чайников : Уроки
Биология для чайников : Уроки по биологии простым языком.
Строение почки человека
Каждая почка покрывается прочной фиброзной капсулой из соединительной ткани. Почка состоит из паренхимы и у почки есть система накопления и выведения мочи. Капсула почки это плотный чехол из соединительной ткани,который покрывает почку снаружи. Паренхима (ткань такая) почки это слой коркового вещества а внутри слой мозгового вещества,оно составляет внутреннюю часть органа. Система накопления мочи это малые почечные чашечки (6-12), они, сливаются между собой по 2-3 штуки создают большую почечную чашечку (2-4). А большая почечная чашечка тоже умеет сливаться и так получается почечная лоханка.(нет,не от слова лох). Почечная лоханка переходит непосредственно в мочеточник. Правый и левый мочеточники впадают в мочевой пузырь. В почках насчитали милъон нефронов. Нефрон это структурная единица,что дает работу почке. Почечное кровоснабжение происходит через почечные артерияии они отходят от аорты. Из чревного сплетения в почки проникают нервы,они отвечают за нервную регуляцию почек, а еще нервы эти обеспечивают чувствительность почечной капсулы. Нефрон — специфическая структура, для мочеобразования (да,да чтобы можно было поссать,анонимус!). В почке насчитали овер 1 миллиона нефронов. У нефрон есть: клубочек, капсулы Шумлянского — Боумена и система канальцев которые переходят один в другой. Клубочек это скопление капилляров по ним течет кровь. Петли капилляров свернуты в клубочек,и живут в полости капсулы Шумлянского — Боумена. Капсула с двойной стенкой, между стенками - полость. Полость капсулы ВНЕЗАПНО переходит в полость канальцев. Большая часть нефронов располагается в корковом веществе почек. Короче, корковое вещество почек оно из нефронов, кровеносных сосудов и соединительной ткани. Канальцы нефронов образуют че-то типа петли,что проникает с коркового вещества в мозговое. Еще в мозговом веществе есть выводящие канальцы, по ним моча что получилась в нефроне выливается в почечные чашечки. Мозговое вещество образует «почечные пирамиды», их вершины - почечныме сосочки, что выступают в полость малой почечной чашечке. На районе у сосочков объединяются все почечные канальцы, по ним моча моча ссыт наружу.
У млекопитающих почки — похожи на бобы, снаружи покрытые фиброзной и плотной капсулой. Если покоцать почку пополам то на почке различается корковое и мозговое вещество. Корковое в почечных клубочках, а мозговое — канальцы нефронов. Мозговое вещество тоже создает пирамиды, основанием на корковом слое. Пирамид могут быть 1 ( у крыс), и много (7-24 как у человека). Между ними пирамидами есть почечные столбы, это участки коркового вещества и содержат сегментарные кровеносные и лимфатические сосуды. Пирамида с корковым веществом у основания образуют почечную долю. В центре вогнутого края - ворота почки. У ворот - расширенное устье мочеточника — почечная лоханка. Еще у ворот почки в неё заходят кровеносные сосуды (почечные артерия и вена), лимфатические сосуды, нервы. От ворот отходят мочеточники. Мочеточники открываются в мочевой пузырь.
Функции почек
Экскреторная (выделительная)
Осморегулирующая
Ионорегулирующая
Эндокринная (внутрисекреторная)
Метаболическая
Участие в кроветворении
Основная функция почек — выделительная — через процессы фильтрации и секреции. В клубочке происходит фильтрация под давлением (ультрафильтрация), в канальцах — секреция и реабсорбция(еще раз всасывается) отдельных веществ.
Скорость ультрафильтрации зависит от:
Разницы давлений в приносящей и отводящей артериоле почечного клубочка.
Разницы онкотического давления между кровью в капиллярной сети клубочка и просветом боуменовой капсулы.
Свойств базальной мембраны почечного клубочка.
Вода и электролиты свободно проходят через базальную мембрану, а вещества с более высокой молекулярной массой избирательно фильтруются. Решающим фактором фильтрации среднемолекулярных и высокомолекулярных веществ - размер пор и заряд базальной мембраны клубочка.
Почки поддерживают кислотно-щелочной баланс плазмы крови. Почки поддерживают постоянную концентрацию осмотически активных веществ в крови в разном водном режиме для поддержания водно-солевого гомеостаза.
Организм выводит через почки конечные продукты азотистого обмена, чужеродные и токсические соединения (колеса сюда же,да), избыток органики и неорганики, почки помогают в обмене углеводов и белков, в образовании биологически активных веществ ( ренина, нужного для регуляции системного артериального давления и влияющего на скорость секреции альдостерона надпочечниками, эритропоэтина — регулирующего скорость образования эритроцитов).
Почки животных что живут в воде сильно отличаются от почек у животных наземных форм потому фто, что у водных проблемы с выведением из организма воды, а наземным надо удерживать воду в организме шоб не обоссаться.
Ежели рабочих нефронов мало - развивается хроническая почечная недостаточность, при ней до терминальной почечной недостаточности надо бы проводить лечение гемодиализом, перитонеальным диализом или делать трансплантацию почки. Трансплантация почки рулит, потому, что она замещает все функции в отличии от медикаментов.
Как спасти почки от
Как спасти почки от разрушения
Хроническая почечная недостаточность (ХПН) является одним из наиболее распространенных заболеваний, которое ставит человека на грань между жизнью и смертью. Однако, по словам врачей, шанс остановить развитие ХПН есть. Для этого нужно выявить болезнь на ранних стадиях и своевременно начать наиболее эффективное лечение. Какие методы терапии сегодня применяются?
Хроническая почечная недостаточность развивается медленно. Во многом из-за этого диагностика заболевания нередко вызывает трудности. Главный врач Международного центра диализа при ГКБ №20 Валерий Шило отмечает, что часто встречается многолетнее бессимптомное течение болезни (у 9 из 10 пациентов), особенно характерное для хронического пиелонефрита, латентного нефрита, поликистозной болезни.
Симптоматическая ХПН характеризуется головной и мышечной болью, головокружением, тошнотой. Обычно наблюдается повышенное артериальное давление, малокровие, кожные покровы приобретают желтоватый оттенок, отмечается сухость во рту, ночной сон становится беспокойным, появляется заторможенность, мышечные подергивания. Лицо опухает, характерны частые носовые и желудочно-кишечные кровотечения, волосы становятся тусклыми, ломкими, резко усиливается дистрофия, появляется аммиачный запах изо рта. При появлении таких симптомов следует оперативно обратиться к врачу, иначе процессы, происходящие в организме, станут необратимыми и приведут к разрушению почек.
Ранняя диагностика ХПН основана преимущественно на лабораторных и биохимических методах. Наиболее информативным способом считается определение плотности мочи, величины клубочковой фильтрации (КФ) и уровня креатинина (Кр) в сыворотке крови. Важно также провести ультразвуковое исследование почек, позволяющее выявить уменьшение их размеров и снижение толщины их ткани. Проводятся также эходопплерография (устанавливает скорость почечного кровотока, сосудистое сопротивление, пульсацию) и нефросцинтиграфия (исследует функциональное состояние почек).
В зависимости от стадии ХПН, применяется консервативное и активное лечение. Задачи консервативной терапии заключаются в замедлении темпов прогрессирования болезни, в устранении факторов, усугубляющих ее течение. Важным компонентом терапии является низкобелковая диета.
По словам врачей, на начальной стадии ХПН хороший эффект достигается применением анаболических препаратов, уменьшающих азотемию (содержание в крови азотистых продуктов обмена, выводимых почками). Препарат, дозировку и частоту его применения должен назначить лечащий врач. Медикаментозное лечение рекомендуется не всем, поэтому крайне важно определить функциональное состояние почек и мочевых путей. В качестве терапии специалисты также рекомендуют больным соблюдать режим труда и отдыха, избегать переохлаждения, больших физических и эмоциональных нагрузок.
Если консервативные методы не дают положительного результата, то для удаления из крови больного накопившихся продуктов обмена приходится использовать активную терапию (гемодиализ, перитонеальный диализ) или радикальный метод (трансплантация почки).
"Гемодиализ проводится путем подключения к аппарату "искусственная почка", который на какое-то время берет на себя функцию больного органа. При этом кровь больного проходит через аппарат, который фильтрует и очищает ее, а затем возвращает в организм пациента. Во время гемодиализа организм освобождается от шлаков и токсичных веществ, которые ранее воздействовали на почки. Данная процедура, как правило, выполняется 3 раза в неделю, ее продолжительность составляет 4-4,5 часа. Среди побочных эффектов отмечаются: повышение артериального давления, гиперпаратиреоз, диализный амилоидоз. Больным следует соблюдать надлежащую диету: с умеренным содержанием фосфата, соли и калия. Нужно равномерно распределять прием жидкости в междиализный период, стремясь к тому, чтобы суточная прибавка веса составляла менее 5%", - комментирует главный врач Центра амбулаторного диализа г.Мытищи Игорь Новосельцев.
Перитонеальный диализ (ПД) не требует искусственной почки, в качестве очищающего фильтра используется собственная брюшина (мембрана, похожая на мешок, поддерживающий внутренние органы). Для осуществления процедуры этот "мешок" заполняют специальными раствором. Шлаки и излишки жидкости из мелких кровеносных сосудов через мембрану попадают в него, и через 4-6 часов эта "масса" дренируется из живота. Затем его заполняют новым раствором, и снова начинается процесс очистки (4-5 раз в сутки).
Специалисты отдают предпочтение ПД, так как проведение данной процедуры возможно в домашних условиях, больной может самостоятельно контролировать лечение, предварительно пройдя курс обучения. "Этот процесс более физиологичен для организма, так как очищение крови происходит медленно, и больной легче все переносит, не чувствуя резких сдвигов, которые наблюдаются при гемодиализе. Несмотря на преимущества ПД, большинство больных все равно склоняются к гемодиализу, и связано это прежде всего с финансовой составляющей", - говорит В.Шило.
С точки зрения медицинской и социальной реабилитации, наилучшие результаты достигаются при трансплантации почки. Пересаженная почка работает как собственная, единственное условие, которое необходимо соблюдать после операции, – ежедневный прием лекарств (до конца жизни!) для профилактики отторжения пересаженного органа. Больной должен в обязательном порядке 1 раз в месяц проходить обследование, сдавать анализы. Что касается образа жизни, то существуют ограничения, связанные с приемом некоторых лекарств, например, задерживающих жидкость в организме и тех, которые влияют на давление.
Несмотря на то, что трансплантация признана наиболее эффективным методом лечения ХПН, рекомендуется она не всем. Причинами отказа от операции являются злокачественные опухоли, инфекционные заболевания с выраженной клинической картиной, сердечно-сосудистые заболевания, аномалии развития мочевых путей, сахарный диабет и СПИД.
Зеленый чай может вызвать
Зеленый чай может вызвать болезнь печени и почек
Исследователи из Государственного университета штата Нью-Джерси обнаружили, что слишком большие дозы зеленого чая на работе могут вызывать болезни печени и почек.
Зеленый чай считается полезным напитком, обладающим множеством лечебных эффектов. Тем не менее, по словам авторов нового исследования, это относится к умеренному употреблению чая – около десяти маленьких чашечек в день или две обычных. При более интенсивном употреблении в организме увеличивается количество полифенолов, вызывающих негативные изменения в печени.
Авторы приводят примеры, когда передозировка полифенолов приводила к смерти у грызунов и собак. Также они ссылаются на случаи употребления людьми пищевых добавок, основанных на зеленом чае, когда появлялись симптомы отравления полифенолами. При отмене пищевых добавок исчезали и соответствующие симптомы.
Строение почки. Вещество
Строение почки. Вещество почки на разрезе неоднородно. Оно состоит из поверхностного слоя толщиной от 0,4 до 0,7 см и глубокого слоя толщиной от 2 до 2,5 см, представленного участками, имеющими форму пирамид. Поверхностный слой образует корковое вещество почки темно-красного цвета, состоящее из почечных телец, проксимальных и дистальных канальцев нефронов. Глубокий слой почки более светлый, красноватого цвета, представляет собой мозговое вещество, в котором располагаются нисходящие и восходящие части канальцев (нефронов), а также собирательные трубочки и сосочковые канальцы.
Корковое вещество почки (cortex renalis), формирующее ее поверхностный слой, не гомогенно, а состоит из чередующихся более светлых и темных участков. Светлые участки конусовидные, они в виде лучей отходят от мозгового вещества в корковое. Лучи мозгового вещества (radii medullaris) составляют лучистую часть (pars radiata), в которой располагаются прямые почечные канальцы, продолжающиеся в мозговое вещество почки, и начальные отделы собирательных трубочек. Темные участки коркового вещества почки получили название свернутой части (pars convoliita). В них находятся почечные тельца, проксимальные и дистальные отделы извитых почечных канальцев.
Мозговое вещество почки (medulla renalis) в отличие от коркового не образует сплошного слоя, а имеет на фронтальном разрезе органа вид отдельных треугольной формы участков, отграниченных друг от друга почечными столбами. Почечные столбы (columnae renalis) представляют собой узкие участки, в которых в окружении соединительной ткани проходят кровеносные сосуды - междолевые артерия и вена. Треугольные участки мозгового вещества получили название почечных пирамид (pyramides renales), их в почке от 10 до 15. Каждая почечная пирамида имеет основание (basis pyramidis), обращенное к корковому веществу, и верхушку в виде почечного сосочка (papilla renalis), направленного в сторону почечной пазухи. Почечная пирамида состоит из прямых канальцев, образующих петли нефронов, и из проходящих через мозговое вещество собирательных трубочек. Эти трубочки постепенно сливаются друг с другом и образуют в области почечного сосочка 15-20 коротких сосочковых протоков (ductus papillares). Последние открываются в малые почечные чашки на поверхности сосочка сосочков ы ми отверстиями (foramina papillaria). Благодаря наличию этих отверстий вершина почечного сосочка имеет как бы решетчатое строение и называется решетчатым полем (area cribrosa).
Особенности строения почки и ее кровеносных сосудов позволяют разделить вещество почки на 5 сегментов: верхний (segmentum superius), верхний передний (segmentum anterius superius), нижний передний (segmentum anterius inferius), нижний (segmentum inferius) и задний (segmentum posterius). Каждый сегмент объединяет 2-3 почечные доли. Одна почечная доля (lobus renalis) включает почечную пирамиду с прилежащим к ней корковым веществом почки и ограничена междольковыми артериями и венами, залегающими в почечных столбах. В почечной доле примерно 600 корковых долек. Корковая долька (lobulus corticalis) состоит из одной лучистой части, окруженной свернутой частью, и ограничена соседними междольковыми артериями и венами.
Структурно-функциональной единицей почки является нефрон (nephron). Он состоит из капсулы клубочка (сарsula glomerularis; капсула Шумлянского-Боумена), имеющей форму двустенного бокала, и канальцев. Капсула охватывает клубочковую капиллярную сеть, в результате чего формируется почечное (мальпигиево) тельце (corpusculum renale). Капсула клубочка продолжается в проксимальный извитой каналец (tubulus contortus proximalis) и переходит в петлю нефрона (ansa nephroni; петля Генле), в которой выделяют нисходящую и восходящую части. Петля нефрона переходит в дистальный извитой каналец (tubulus contortus distalis), впадающий в собирательную почечную трубочку (tubulus renalis colligens). Собирательные почечные трубочки продолжаются в сосочковые протоки. На всем протяжении канальцы нефрона окружены прилегающими к ним кровеносными капиллярами.
Около 80 % нефронов имеют расположенные в корковом веществе почечные тельца и относительно короткую петлю, спускающуюся лишь в наружную часть мозгового вещества. Примерно 1 % нефронов полностью располагается в корковом веществе почки. Все это корковые нефроны. У остальных 20 % нефронов почечные тельца, проксимальные и дистальные извитые канальцы находятся на границе с мозговым веществом, а их длинные петли спускаются в мозговое вещество - это околомозговые (юкстамедуллярные) нефроны.
В почке около миллиона нефронов. Длина канальцев одного нефрона колеблется от 20 до 50 мм, общая длина всех канальцев в двух почках составляет около 100 км.
Строение нефрона сложное. Началом нефрона служит его капсула, между наружной и внутренней стенками которой имеется полость капсулы нефрона. Внутри капсулы находится клубочковая капиллярная сеть (сосудистый клубочек), образованный более чем 50 гемокапиллярами. Капсула нефрона вместе с сосудистым клубочком составляют почечное тельце диаметром около 20 мкм. Эндотелий кровеносных капилляров сосудистого клубочка имеет фенестры размером до 0,1 мкм. Кнаружи от эндотелия располагается базальная мембрана. На наружной ее стороне лежит эпителий внутреннего листка капсулы нефрона. Эпителиальные клетки этого листка крупные (до 30 мкм), неправильной формы и называются подоцитами. От подоцитов отходят отростки - цитоподии, прикрепляющиеся к базальной мембране. Между цитоподиями находятся узкие щели (поры), открывающие доступ к базальной мембране. Наружный листок капсулы нефрона представлен однослойным кубическим эпителием, также расположенным на базальной мембране. Эпителий капилляров, подоциты внутреннего слоя капсулы и общая для них базальная мембрана образуют фильтрационный аппарат почки. Через него осуществляется фильтрация крови в полость капсулы и образование первичной мочи (более 100 л в сутки).
Проксимальный извитой каналец нефрона представлен короткой трубочкой с узким, неправильной формы просветом диаметром около 60 мкм. Стенки канальца образованы однослойным кубическим каемчатым эпителием. Эпителиоциты на апикальной поверхности имеют щеточную каемку, для базальной поверхности клеток характерна исчерченность. Среди органелл эпителиоцитов преобладают лизосомы и митохондрии. На уровне этого канальца происходит обратное всасывание из первичной мочи, белков, глюкозы, электролитов, воды в кровеносные капилляры, оплетающие каналец (реабсорбция).
Нисходящая часть петли нефрона тонкая (около 15 мкм в диаметре), выстлана плоскими эпителиоцитами со светлой цитоплазмой, бедной органеллами. Восходящая часть петли толстая, имеет диаметр около 30 мкм. Она также выстлана плоскими эпителиоцитами, расположенными на базальной мембране. На уровне петли нефрона происходит реабсорбция воды, натрия и других веществ.
Дистальные извитые канальцы короткие, диаметр их составляет 20-50 мкм. Стенки канальцев образованы одним слоем кубических клеток, лишенных щеточной каемки. Плазматическая мембрана большей части эпителиоцитов складчатая за счет расположенных под цитолеммой митохондрий. Через стенки дистальных извитых канальцев происходит дальнейшее всасывание в кровь большого количества воды. Процесс всасывания продолжается и в собирательных трубочках. В результате количество окончательной (вторичной мочи) резко уменьшается. Концентрация во вторичной моче мочевины, мочевой кислоты, креатина (веществ, не подвергающихся обратному всасыванию) возрастает.
Собирательные почечные трубочки в лучистой части коркового вещества выстланы однослойным кубическим эпителием, в своей нижней части (в мозговом веществе почки) - однослойным низким цилиндрическим эпителием. В составе эпителия собирательных почечных трубочек различают светлые и темные клетки. Светлые клетки бедны органеллами, их цитоплазма образует внутренние складки. Темные клетки по ультраструктуре близки париетальным клеткам желез желудка.
Каждый почечный сосочек на верхушке пирамиды охватывает воронкообразная малая почечная чашка (calix renalis minor). Иногда в одну малую почечную чашку обращено несколько (2-3) почечных сосочков. Из соединения двух-трех малых почечных чашек образуется большая почечная чашка (calix renalis major). При слиянии друг с другом двух-трех больших почечных чашек образуется расширенная общая полость - почечная лоханка (pelvis renalis), напоминающая по форме уплощенную воронку. Постепенно суживаясь книзу, почечная лоханка в области ворот почки переходит в мочеточник. Малые и большие почечные чашки, почечная лоханка и мочеточник составляют мочевыводящие пути.
Различают три стадии образования почечной лоханки: эмбриональную, фетальную и зрелую. На I стадии большие почечные чашки не выражены, поэтому малые почечные чашки непосредственно впадают в почечную лоханку. На II стадии имеющиеся большие почечные чашки переходят в мочеточник, а лоханка не сформирована. На III стадии наблюдается обычное число малых почечных чашек, которые впадают в две большие почечные чашки; последние переходят в почечную лоханку, откуда начинается мочеточник. По форме почечная лоханка бывает ампулярной, древовидной и смешанной.
Стенки лоханки, больших и малых почечных чашек имеют одинаковое строение. В стенках различают слизистую, мышечную и наружную (адвентициальную) оболочки. Стенки малых почечных чашек в области свода (начальная часть) состоят из гладкомышечных клеток, которые образуют кольцеобразный слой - сжиматель свода (почечной чашки). К этому участку стенки подходят нервные волокна, кровеносные и лимфатические сосуды. Все это составляет форникальиый аппарат почки, роль которого заключается в регулировании количества мочи, выводимой из почечных канальцев в малые почечные чашки, создании препятствия обратному току мочи и поддержании внутрилоханочного давления.
Почки являются не только органами выделения, они выполняют также эндокринную функцию. В стенках восходящего канальца петли нефрона при переходе его в дистальный извитой каналец между приносящей и выносящей клубочковыми артериолами на очень тонкой базальной мембране расположены высокие эпителиальные клетки, лишенные базальной складчатости. Этот участок дистального отдела канальцев называют плотным пятном. Предположительно оно улавливает изменения содержания натрия в моче и воздействует на юкстагломерулярные клетки, секретирующие ренин и почечный эритропоэтическии фактор. Юкстагломерулярные клетки находятся под эндотелием в стенках приносящих и выносящих клубочковых артериол рядом с плотным пятном. В строме пирамид мозгового вещества имеются так называемые интерстициальные клетки, которые вырабатывают простагландины (биологически активные вещества антигипертензионного и другого действия). Эндокринный комплекс почки участвует в регуляции общего и почечного кровообращения, а через него влияет на мочеобразование.
Нефрон ( с греческого νεφρ?ς-
Нефрон ( с греческого νεφρ?ς- переводится как « почка»)- основная структурная и функциональная единица почки. Нефрон выполняет функцию концентрирования жидкости и солевых растворов путем фильтрации их из крови, реабсорбцию необходимых веществ из мочи.
Нефрон удаляет из организма продукты обмена, регулирует объем циркулирующей крови, кровяное давление, уровень электролитов, кислотно-щелочное равновесие. Его функциноирование жизненно важно для организма и регулируется эндокринной системой, в этой регуляции принимают участие такие гормоны как антидиуретический гормон, альдостерон, гормон паращитовидной железы. У здоровых людей почка содержит от 800 000 до 1.5 миллионов нефронов.
Типы нефронов:
Существует два основных типа нефронов: корковые и юкстамедуллярные нефроны, которые классифицированы согласно месту их расположения. Корковые нефроны относятся к определенному почечному тельцу, в то время, как югстамедулярные нефроны располагаются около мозгового вещества .
Анатомия нефрона
Каждый нефрон состоит из фильтрационного элемента – почечного тельца и системы трубочек, в которой происходит реабсорбция. В почечном тельце происходит фильтрация растворов из крови, затем эти растворы поступают в почечные трубочки и там преобразуются.
Почечное тельце нефрона
Состоит из клубочка и Боуменовой капсулы, почечного клубочка (мальпигиевого тельца), является начальной частью нефрона, несущей фильтрационную функцию. Клубочек – это сеть капилляров, которые получают кровоснабжение от центростремительной артерии.
Давление крови в клубочке обеспечивает движение жидкости и растворов, которые будут фильтроваться в пространство Боуменовой капсулы. Плазма крови, проходящая через почку проходит через сеть капилляров , которые переплетаются вокруг трубочек, а между ними находится промежуточное пространство. Затем вены соединяются и образуют почечную вену, воссоединяясь с основным кровотоком.
Боуменова капсула, так же называется капсулой клубочка, окружает клубочек. Она состоит из внутреннего висцерального листка, образованного специальными клетками, называемыми подоцитами и париетального листка, состоящего из одного слоя эпителиальных клеток. Из клубочкового фильтрата формируется моча.
Почечная трубочка нефрона
Почечная трубочка является частью нефрона, она содержит жидкость, которая проходя через нее , поступает в собирательую систему, не являющуюся частью нефрона.
Компоненты почечной трубочки:
Функции нефронов
Нефрон, как функциональная единица, выполняет почти все функции почки. Большинство этих функций касается реабсорбции различных растворов, ионов, углеводов ( например глюкоза), аминокислот ( например глутамат).
У каждого сегмента нефрона есть узкоспециализированная функция.
Проксимальная трубочка и часть нефрона может быть разделена на извитую и нисходящую часть.
Жидкость повторно поступает в перитубулярные капилляры, включая примерно две трети фильтруемой жидкости и солей.
Петля Генле состоит из восходящего и нисходящего колена. Она начинается в корковом слое , затем идет в мозговое вещество, в последующем возвращаясь обратно в корковое вещество. Основная роль петли Генле состоит в концентрировании солей в интерстициальной ткани.
Есть существенные различия между нисходящей и восходящей петлей Генле. Нисходящая петля проницаемая для воды , но абсолютно непроницаема для солей, таким образом происходит концентрирование в интерстиции. Фильтрат свободно проникает глубже в интерстиций. Нисходящие части петли позволяют жидкости в течение длительного времени вытекать из фильтрата, он становится гипертоническим. В отличие от нисходящей петли, восходящая петля Генле непроницаема для воды. В нисходящей петле натрий активно поступает из фильтрата , создавая в интрестиции гипертоническую концентрацию. Через восходящую петлю фильтрат становится гипотоническим, так как теряет большую часть состоящего в нем натрия. Этот гипотонический фильтрат переходит в извитой каналец.
Существуют различия в функциях между дистальной и проксимальной извитыми трубочками. Клетки, выстилающие трубочку имеют множество митохондрий , чтобы производить достаточно энергии для активного транспорта. Большая часть транспорта ионов, происходящая в дистальной замысловатой трубочке включает в себя реабсорбцию кальция и выделение фосфора.
При наличии альдостерона повторно поглощается большее количество натрия, выделяется большее количество калия. Натрийуретический пептид заставляет дистальную извитую трубочку выделять большее количество натрия. Кроме того, трубочки так же выделяют водород и аммоний, чтобы отрегулировать pH среды. После прохождения дистальной замысловатой трубочки остается приблизительно только 1% воды.
Собирательная система нефрона
Каждая дистальная извитая трубочка поставляет свой фильтрат в собирательную систему, первым сегментом этой системы является собирательная трубочка. Собирательная система начинается в коре почки и идет в мозговое вещество. Моча перемещается вниз по собирательной системе.
Хотя собирательная система обычно непроницаема для воды, в присутствие антидиуретического гормона она становится проницаемой. Антидиуретический гормон приводит к реабсорбции молекул воды , поскольку они проходят через собирательный канал посредством аквапор.
Аквапоры – это мембранные белки, которые выборочно проводят молекулы воды, предотвращая прохождение ионов и других растворов. Таким образом три четверти воды повторно реабсорбируются из мочи. Таким образом, уровень антидиуретического гормона определяет , будет ли моча сконцентрирована или не концентрированна. Повышения уровня АДГ является индикатором обезвоживания, в то время как при достаточном количестве воды уровень его снижается.
Нисходящие колена собирательных трубочек являются так же проницаемыми для мочевины.
В последующем моча проходит через почечный сосочек, проходит в почечные чашечки, почечную лоханку, а затем в мочевой пузырь через мочеточник.
Собирательный канал иногда не считают частью нефрона, т.к. он происходит не из метонефрогенной бластемы, а из зачатков мочеточника.
Югстагломерулярный аппарат нефрона
Югстагломерулярный аппарат является специализированной частью нефрона, ответственной за синтез и хранение гормона ренина, который включен в ренин-ангиотензиновую систему.
Югстагломерулярный аппарат содержит три компонента: плотное пятно, югстагломерулярные клетки, экстрагломерулярные мезангиальные клетки.
Клиническая значимость:
Из-за своей важной функции в регуляции водного баланса в организме, нефрон является точкой приложения антигипертензивных препаратов и препаратов диуретиков.
Эти препараты называются мочегонными и влияют на водно-солнвой обмен в нефроне, таким образом увеличивая количество выделяемой мочи.
Патофизиология почек Почки
Патофизиология почек
Почки связаны:
а) с нервной системой
б) с эндокринной системой (надпочечники и гипофизом)
в) с кровеносной системой
Корковое вещество (7-8 мм) делит мозговое вещество на пирамиды, заканчивающиеся сосочками, чашечками, лоханками). Нефрон:
клубочек
капсула
канальцы
в воротах делится на радиарные артерии, которые проходят через пирамиды, в корковом веществе - дуговые артерии, от которых отходят приносящие артериолы - клубочки почек.
Венозные сплетения - междольковые, дуговые, радиарные вены - v. renalis.
Особенности кровоснабжения почек:
1. Диаметр афферентного сосуда в 2 раза больше, чем эффекторного (для поддержания фильтрационного давления).
2. “Чудесные сети”.
Функции почек:
1. Клубочковая фильтрация (выход жидкой части крови в капсулу), обусловленная преобладанием гидродинамического явления над онкотическим. Чем больше АД и чем меньше онкотическое давление, тем больше скорость клубочковой фильтрации (СКФ).
75 мм рт. ст. - гидростатическое давление
25-30 мм рт. ст. - онкотическое давление
разность между ними -истинное фильтрационное давление (45 мм рт. ст.)
В сутки фильтруется 180 л плазмы (первичная моча).
Регуляция и поддержание фильтрационного давления осуществляется путем изменения тонуса и просвета приводящих и отводящих артериол (сокращение приводящей - уменьшение СКФ; т.к. уменьшается кровоснабжение; тонические АД, сужение отводящих артериол - ухудшение кровоснабжения, но фильтрационное давление повышается и объем фильтрации увеличивается.
Фильтрационное давление (ФД) зависит от системного АД (120-130 мм рт. ст.)
Объем и состав фильтрата зависит от степени проницаемости капилляров, через которые проникают вещества с молекулярной массой меньше 70 тыс.
Состав первичной мочи - состав плазмы крови (ультрафильтрат):
вода
белки (альбумин)
аминокислоты
глюкоза
мочевая кислота
мочевина
креатинин
хлориды
фосфаты
калий, натрий, Н+ и др.
2. Реабсорбция в канальцах:
а) в проксимальных извитых:
85% воды
80% NaCl
полностью (100%): белок
аминокислоты
глюкоза
б) в остальных канальцах:
вода
натрий
увеличивается концентрация мочевины, мочевой кислоты и др.
формируется конечная моча
В дистальных канальцах и собирательных трубочках
3. Секреция (эпителий):
азотистые шлаки
чужеродные токсические вещества (пенициллины, ПАСК, иодистые соединения)
Сохранение почками постоянства водно-солевого состава (осмотического давления в тканях).
Объем конечной мочи 1-1,5 л/сут.
Механизмы реабсорбции воды:
в проксимальных канальцах:
- всегда проницаемы для воды (постоянная реабсорбция воды)
- связано с реабсорбцией натрия (осмос)
В дистальных канальцах:
- вода и натрий реабсорбируются независимо друг от друга
- проницаемость для воды регулируется АДГ (факультативная реабсорбция).
Степень продукции АДГ зависит от осмотического давления в сосудах (плазмы крови) и межтканевой жидкости; при повышении осмотического давления усиливается продукция АДГ и наоборот.
Осмотическое давление зависит от содержания натрия.
Реабсорбция натрия с помощью ферментных систем в проксимальных канальцах - основная масса реабсорбированного натрия. Регулируется альдостероном, который усиливает реабсорбцию натрия. Натрий повышает осмотическое давление.
Выработка альдостерона регулируется ренином - образуется в ЮГА, который располагается в стенке приносящей артериолы в месте входа в капсулу (ЮГ-клетки).
Macula densa (плотное пятно) юкстагломерулярные клетки (ЮГ-клетки) составляют ЮГА почек.
Действие:
1. Сосудосуживающее
2. Стимулирует выработку альдостерона
В почках образуются эритропоэтин и вещества, регулирующие свертывание крови.
В мозговом веществе образуются простагландины (PJ медуллины), регулирующие выделение натрия и воды).
Поражение почек.
Симптомы
1. Мочевые (диуретичекие)
2. Общие
1) Мочевые симптомы характеризуют:
объем выделенной жидкости
электролитный баланс
качественный состав мочи
концентрационная способность почек
состояние клубочковой фильтрации и канальцевой реабсорбции
Полиурия
снижение объема мочи, в основе нарушение фильтрации или реабсорбции или их сочетание
Олигоурия
- “ -
Анурия
- “ -
Никтурия
нарушение ритма
Поллакурия
- “ -
Гипостенурия
нарушение концентрационной функции почек
Изостенурия
- ” -
Протеинурия
Цилиндрурия
Гематурия
Лейкоцитурия, пиурия
2) Общие симптомы:
гипопротеинемия
повышение системного АД (артериальная гипертензия)
анемия
нарушение гемокоагуляции
уремия
Симптомы могут иметь внепочечное происхождение.
Экстраренальные причины полиурии:
снижение онкотического давления плазмы
повышение АД
снижение продукции АДГ
Почечные причины полиурии:
повышение проницаемости клубочкового фильтра
недостаточная реабсорбция в канальцах
Почечные причины олигоурии:
снижение клубочковой фильтрации
снижение количества функционирующих нефронов (КФ)
Внепочечные:
снижение АД
повышение онкотического давления плазмы
Анурия:
внепочечная - причины:
сильная боль
резкое снижение АД (шок, коллапс)
закупорка
сдавление мочевых путей
Почечная:
гибель большого количества нефронов
Отношение дневного к ночному диурезу в норме: 4/1 - 3/1
при застое в почках - миктурия.
Поллакурия - частое отделение мочи небольшими порциями при воспалительных процессах мочевого пузыря, уретры
Гипостенурия - низкая плотность мочи (1003-1005, при норме 1015-1025).
изостенурия - низкий постоянный удельный вес мочи - 1001 снижение в моче NaCl, КСР, шлаков.
Протеинурия:
повышение проницаемости клубочков
недостаточная реабсорбция в канальцах
повреждение канальцевого эпителия
Цилиндрурия:
гиалиновые
эпителиальные
зернистые
кровяные
цилиндры - слепки денатурированного белка.
Общие симптомы:
Отеки:
Причины:
1. Повышение проницаемости сосудов
2. Снижение онкотического и осмотического давления крови. Увеличение осмотического давления в тканях (и онкотического).
3. Повышение гидродинамического давления крови (внутрисосудистого).
Играет роль протеинурия, которая связана с повышением проницаемости клубочков
гипопротеинемия
гипоонкия
выход жидкости из кровеносного русла в ткани
гиповолемия
гиперсекреция альдостерона
увеличение всасывания натрия раздражение осморецепторов
гипоталамус
гипофиз
увеличение всасывания воды АДГ
отеки
Артериальная гипертензия (почечная)
уменьшение кровоснабжения (ишемия)
снижение депрессорной функции почек
гиперплазия и гипертрофия ЮГА
гиперпродукция ренина
ангиотензия II
ЦНС, симпатический отдел н/с
изменение секреции катехоламинов
Анемия:
Уменьшение выработки эритропоэтинов
Повышение фибринометрической активности крови
носовые
кишечные кровотечения
т.к. повышается активность урокиназы - активация плазмина (фибринолизина).
Почки не вырабатывают (или уменьшают образование) гепариназу - в крови повышается содержание свободного гепарина.
Уремия:
Зависит от количества функционирующих нефронов.
При резком снижении их числа снижается объем клубочковой фильтрации, повышается содержание органических веществ в крови (остаточного азоты 200-500 мг% (в норме 300 мг%), креатинина (30 мг%, N - до 1 мг%), мочевой кислоты).
Задержка продуктов гниения веществ из ЖКТ - самоотравление - гибель.
Почечная недостаточность
ОПН ХПН
Причины ОПН:
1. Интоксикации (ртуть, висмут, свинец, хром, золото, мышьяковистые соединения, четыреххлористый углерод, антифриз, уксусная кислота, барбитураты и др.)
2. Обезвоживание
3. Обессоливание
4. Массивный гемолиз
5. Травма почек
6. Тяжелые инфекции (сепсис, тиф, холера, дифтерия).
7. Уровмешательства
8. Ожоги
9. Шок
10. Тромбоз, эмболии сосудов почек.
Острые нарушения почечного кровообращения.
Повреждение токсическими веществами элементов нефрона.
Снижение выделения мочи (олиго-, анурия) - уремия.
Гипостенурия
Рвота, общая слабость, ступор
Снижение температуры тела, кома
Задержка калия - интоксикация нервной системы, нарушения сердечного ритма, стенокардические боли, одышка, сердечная астма.
Умеренная гипертония (на 3-7 день) из-за ишемии коркового вещества.
Отеки не характерны, но могут быть в период анурии.
Стадии ОПН:
1. Начальная 1-2 дня
общие явления отравления:
боль, тошнота
2. Олиго-анурическая (7 дней)
диурез 200-250 мл/сут
увеличение азотистых шлаков в крови
уремическая интоксикация
3. Полиуретическая (до 2 нед)
недостаточная концентрационная способность почек
4. Клинического выздоровления (несколько месяцев, год).
Азотемия отсутствует.
ОПН - обратимый процесс, особенно при применении гемодиализа.
ОПН может трансформироваться в ЗПН.
ХПН
- результат диффузного поражения почек, гибели большого количества нефронов
4 стадии:
1. Латентная относительная сохранность
2. Компенсированная
3. Интермиттирующая некоторых нефронов
4. Терминальная
Медленно прогрессирует.
Снижается фильтрационная, концентрационная функции почек.
Гипоазостенурия.
Протекает годами, т.к. постепенно включается компенсаторные механизмы.
Токсические продукты выделяются через:
ЖКТ
выдыхаемый воздух
слюнные железы
Поэтому -
гастриты
стоматиты
колиты
бронхиты
ларингиты
плевриты
пневмонии
перикардиты
Клиника:
Постепенное самоотравление
Апатия, головная боль
Снижение аппетита
Тошнота, рвота
Кожный зуд
Боли в конечностях
Гастрит, колит
Землисто-серый цвет кожи с желтоватым оттенком (урохром)
Повышение АД (в агональной стадии наоборот снижается)
Постоянные отеки
Нейтрофильный лейкоцитоз
Анемия
Повышение остаточного азота
Гипостенурия
Протеинурия
Лечение:
Ликвидация этиологического фактора
Усиление функции сохранившихся нефронов
Увеличение выделения токсических веществ дублирующими механизмами (промывание желудка, кишечника; салуретики; принудительная диарея; стимуляция потоотделения - перегревание, баня; диета (ограничение белка; периодический гемодиализ; пересадка почки).
Брайт - описал патологию почек и лечение - брайатова болезнь - гломерулонефриты острый и хронический.
Причины:
Инфекции:
острые воспалительные процессы
ВДП вирусного происхождения
аноина стрептококковая
рожа
скарлатина
Предрасполагают:
охлаждение (рефлекторно изменяется кровоснабжение)
аутоиммунная теория (аутоантигены)
Клиника:
1) мочевые симптомы
олигурия
протеинурия
гематурия
цилиндрурия
лейкоцитурия
3) общие симптомы:
отеки (анасарка, асцит)
повышение АД
Эклампсия - острое поражение мозга, вызванное нарушением его кровоснабжения и отеком.
Предэклампсия
Эклампсия - потеря сознания
судороги
громкое дыхание
пена изо рта
Осложнения: ОПН.
Смотрите также: что такое
Смотрите также:
что такое "НЕФРОПАТИЯ"
"НЕФРОПТОЗ" что это
что значит слово "НЕФРОСКЛЕРОЗ"
"НЕФРОТИЧЕСКИЙ СИНДРОМ" определение
что значит "НЕФРОТОМ"
толкование "НЕФТЕ..."
"НЕФТЕБАЗА" описание
что такое "НЕФТЕВОЗ" определение
"НЕФТЕГОРСК" - это...
толкование слов "НЕФТЕДОБЫЧА"
"НЕФТЕКАМСК" словарь
Несколько интересных фактов о
Несколько интересных фактов о работе почек В течение суток через почки проходит четверть всего объема циркулирующей крови, а это составляет 1500 литров. В почках при фильтрации ежедневно образуется 180 литров первичной мочи. В почках содержится не менее 2 миллионов функциональных единиц – нефронов. Общая фильтрующая поверхность трубочек нефронов составляет 1,5 квадратных метра.
Как происходит регуляция
Как происходит регуляция работы почек? В основном регуляция работы нефронов происходит под воздействием гормонов. Наиболее активно участвующие в этом процессе гормоны, следующие: вазопрессин (антидиуретический гормон), связка ренин-альдостерон. Подробнее о механизме их воздействия: Антидиуретический гормон – данный гормон является белковой молекулой. Синтезируется он и выводится в кровь гипоталамо-гипофизарной системой. Эта часть мозга реагирует на солевой состав крови – в случае повышение концентрации натрия происходит активная секреция гормона. Вместе с кровью этот гормон достигает почечной ткани. По достижению почечных канальцев гормон прикрепляется к специфическим участкам на поверхности клеток почечных канальцев по типу «ключ к замку». В результате, под воздействием данного гормона происходит процесс реабсорбции воды. Ренин-ангиотензиновая система – обеспечивает регуляцию тонуса сосудов, повышая артериальное давление и приток крови к почкам. Вырабатывается ренин почечной тканью в ответ на снижение кровоснабжения почечной ткани. Одновременно с повышением артериального давления, данные гормоны приводят к повышению реабсорбции натрия, что способствует задержке жидкости в организме. Работа почек достаточно сложна и зависит от многих факторов. Почки встроены в систему органов, обеспечивающих постоянство внутренней среды организма. Именно благодаря почкам, наш организм избавляется от токсических веществ, поддерживается нормальная кислотность крови, обеспечивается электролитный баланс, регулируется уровень гемоглобина крови, поддерживается нормальный уровень артериального давления.